Alle
#ichtuwasfürGL
"Tonstörung" und „Heavy Disturbed“
1. FC Köln Fanclub
1. Pfarrbezirk/Gnadenkirche der Ev. Kirchengemeinde
ABU Aktive Bergische Unternehmerinnen
ADFC
Adipositas Selbsthilfegruppe „Das A-Team“
AdK
ADRA-Shop
AG Terrassenstadt e. V.
Agentur für Arbeit
Agentur für Arbeit Bergisch Gladbach und das Jobcenter Rhein-Berg
Agentur Strothmann
agisra e.V.
AIDS-Hilfe Bergisch Gladbach e.V.
Aktion neue Nachbarn
Aktionskreis Eine Welt e.V. Bergisch Gladbach
Aktive von Bergisch Gladbach für Demokratie und Vielfalt e.V.
Akustonauten
Aljoscha Kanter
Aljosha Konter
Alpha & Omega PR
Alten- und Familienhilfe Bensberg e.V
Altenberger Dom Verein
Althoff Grandhotel Schloss Bensberg
Am Kaisersch Baach
AMG Albertus Magnus Gymnasium
Amnesty International
Amnesty-International-Gruppe Bensberg/Rösrath/Overath und Ev. Kirchengemeinde Bensberg
AnBe
Andreas Hahner, Fotograf
Andreaskirche
Aqualon Verein e.V
Arbeitsgemeinschaft der Freien Wohlfahrtspflege des Rheinisch-Bergischen Kreises
Arbeitskreis Ambulanter Pflegedienste
Arbeitskreis Ambulater Pflegedienste
Arbeitskreis der Religionen und Kulturen
Arbeitskreis der Städtepartnerschaft mit Marijampole
Arbeitskreis Deutsch-Französische Freundschaft
Arbeitskreis runder Tisch keine Gewalt an Frauen und der Verein Haecksen e.V.
Arbeitskreis „Partnerschaft mit Luton und Runnymede“
Arnold X Band
ASB Arbeiter Samariter Bund
ASF
asimplething
Ateliergemeinschaft Halfen Dombach
Atelierhaus & Galerie 24
Atelierhaus Grube Weiß
Autorengruppe „Wort & Kunst“
AWO
Back Company
Bädergesellschaft der Stadt Bergisch Gladbach
Ballett-Dance Academie
Ballettschule Bjerke
Ballettschule Moving
Ballettschule Peldszus
Barbara Steinrück - Bauernhof im Koffer
Barbara Stewen
Barber‘s Puppentheater
Bärbroicher Allerlei GbR
Basement 16
BASt Bundesanstalt für Straßen- und Verkehrswesen
Basta-Theater
Bayer Philharmoniker
BDH Bundesverband Rehabilitation
Begegnungsstätte Mittendrin
Begegnungsstätte PRO Tre
Begegnungsstätte PRO Treff
Beit Jala e.V.
Belkaw
Bensberger Bank in Kooperation mit dem Polizeikommissariat RheinBerg
Bensberger Carnevals Company
Bensberger Kammerchor
Bensberger Kammerorchester
Bergisch Gladbach für Demokratie und Vielfalt
Bergische Agentur für Kulturlandschaft, BAK GmbH
Bergische Obstwiesenretter
Bergische Ohrwürmer
Bergische Residenz Refrath
Bergischer Förderverein zur Bildung und İntegration e.V.
Bergischer Geschichtsverein
Bergisches Museum für Bergbau,Handwerk und Gewerbe
Berufsberatung im Erwerbsleben (BBiE) der Agentur für Arbeit zusammen mit der Rheinisch-Bergischen Wirtschaftsförderungsgesellschaft mbH (RBW)
Berufskolleg Bergich Gladbach BKGL
Berufskolleg Bergisch Gladbach BKGL
Berugskolleg Bergich Gladbach BKGL
Berugskolleg Bergisch Gladbach BKGL
Best of Bergisch
Bestattungshaus Koziol
Bethanien Kinder- und Jugenddorf
Betreuungsstelle der Stadt
BFBI
BGV Rhein-Berg e.V.
bib international college
bib International College & Fachhochschule der Wirtschaft
Bienenzuchtverein Bergisch Gladbach
Big Band Bergisch Gladbach
Big Band des RBB Bensberg e.V.
Biologische Station Rhein Berg
Bistro Weyer's
BKSB Berufskolleg kaufmännischer Schulen
Blasorchester Dürscheid
Blickpunkt
Blinden- und Sehbehindertenverein des Rheinisch-Bergischen-Kreises
Bono Direkthilfe e.V.
Britta Lieberknecht & Company
Buchhandlung Funk
Buchmühle Eventlocation
BÜGGEL, Bergisch unverpackt
BUND
Bundesverband Caritas Kinder- und Jugendhilfe
BUNDjugend Ortgruppe Kürten
Bündnis 90 / Die Grünen
Bündnis für Demokratie und Vielfalt Kürten e.V. ein
Bürger für uns Pänz
Bürger- und Heimatverein Refrath
Bürgerforum auf Zanders
Bürgergarde Bergisch Gladbach Bensberg (BBB)
Bürgergemeinschaft BGL - Raum Lückerath
Bürgerhaus Bergischer Löwe
Bürgerportal
Bürgerverein Gierath-Schlodderdich e.V.
Bürgerverein Herrenstrunden
Bürgerverein Rommerscheid
Bürgerverein Schildgen Katterbach
Bürgerverein Schildgen und Begegnungscafé Himmel un Ääd
Bürgerzentrum Steinbreche
cabra azul
Café Alte Dombach
Café Alte Dombachj
Cafe Leichtsinn
Café Richtig
Café Tralala
Caritas Begegnungsstätte Mittendrin und die Gemeinde St. Joseph und St. Antonius
Caritas Rhein Berg
CBF
CBT-Wohnhaus Margaretenhöhe
CDU
Chor der Mitarbeiterinnen und Mitarbeiter des Gesundheitscampus Quirlsberg
Chor Lampenfieber
Chor Sand
CHOR TONART / Pfarrgemeinde St. Joseph, Bergisch Gladbach - Moitzfeld und Kath. Bildungswerk Rheinisch-Bergischer Kreis
Chor tonart e.V.
Chor tonGLeiter
Chor „à tempo“
ChorSand und Pop&Soul Chor Dellbrück
Christlich-ökologische Wohngenossenschaft (CÖW)
Cineplex Bensberg
Claudia Timpner
Conrad's Couch
Cornelia Schwöppe
Cross - Kath. Zentrum für junge Menschen in Gronau
Das Esszimmer im TBG
Der Paritätische NRW
Deutsch Israelische Gesellschaft eV
Deutscher Gewerkschaftsbund (DGB) Rhein-Berg
Deutscher Kinderschutzbund e.V.
Die Gleichstellungsbeauftragten des RBK und der Stadt GL und die Katholische Familienbildungsstätte
Die Gute Hand
Die Linke Bergisch Gladbach
Dieter Röseler, Fotograf
Dietrich Bonhoeffer Gymnasium (DBG)
DJK-SSV Ommerborn Sand e.V.
DLP Dritte Lebens-Phase (60+)
Domino Zentrum für trauernde Kinder e. V.
Domkantorei Altenberg
donum vitae im RBK e.V.
Dorfgemeinschaft Moitzfeld e.V.
Dr. Roman Salyutov
Dr. Ursula Clemens-Schierbaum
DRK
DTB Deutscher Turnerbund
Duo Pascal
Edith-Stein-Kapelle im Kardinal Schulte Haus
Ehrengarde Bergisch Gladbach e.V.
Eine Gemeinschaft von engagierten Bürgerinnen und Bürgern aus Bergisch Gladbach
Eine Veranstaltung von Pütz-Roth Bestattungen und Trauerbegleitung oHG.
Eine Welt Stiftung
Eine Welt-Laden Bergisch Gladbach
Eine Welt-Ladens Bergisch Gladbach
Eine-Welt-Laden
einfach gemeinsam e.V.
Eisarena Bergisch Gladbach
Eishockeyverband
Eissportverein Bergisch Gladbach e.V.
Eissportverein RealStars
El Greco
Elisen-Chor
Elternrat Kita Herkenrather Farbkleckse
Elternverein Hebborn-Rommerscheid e.V. - Kita Wilde Wiese
Energie & Klima Koordinierungsstelle des RBK (EKKO) und Verbraucherzentrale NRW
Ensemble 07
Ensemble 5grad
Ernährungsrat Bergisches Land e.V.
Ernährungsrat Bergisches Land i.G.
ERWI (Flüchtlingsinitiative Refrath)
Ev. Beratungsstelle Bensberg
Ev. Familienzentrum "Schneckenhaus"
Ev. Freikirchliche Gemeinde Hand
Ev. Jugendförderung Herkenrath
Ev. Kirchengemeinde Altenberg / Schildgen
Ev. Kirchengemeinde Altenberg/Schildgen.
Ev. Kirchengemeinde Bensberg
Ev. Kirchengemeinde Bergisch Gladbach
Ev. Kirchengemeinde Heidkamp
Evangelisch Freikirchliche Gemeinde
Evangelische Altenpflege
Evangelische Andreaskirche und Kath. Bildungswerk
Evangelische Begegnungsstätte
Evangelische Domgemeinde Altenberg
evangelische Elterninitiative Heilsbrunner Hosenmätze
Evangelische Freikirchliche Gemeinde
Evangelische Gemeinde Refrath
Evangelische Kantoreien Stadtmitte und Hand
Evangelische Kirche Bensberg
Evangelische Kirche Bergisch Gladbach
Evangelische Kirche Herkenrath
Evangelische Kirchengemeinde "Engel am Dom"
Evangelische Kirchengemeinde Altenberg/ Schildgen
Evangelische Kirchengemeinde Schildgen
Evangelische Kita zum Frieden Gottes
Evangelische öffentliche Bücherei (EÖB)
Evangelische und Katholische Kirchengemeinde in Herkenrath und Katholisches Bildungswerk
Evangelischen Arbeitskreises der CDU Rheinisch-Bergischer Kreis
Evangelisches Krankenhaus EVK
Eventfreunde
Evernest Bergisch Gladbach
Fachdienst für Integration und Migration FIM
Fachkräfteinitiative „Kluge Köpfe bewegen"
FAIReinskultur
Fairsuchen Schildgen eV
FAIRsuchen Schildgen Gruppe
Fairtrade Steuerungsgruppe Bergisch Gladbach
Familienzentrum Flicflac
Familienzentrum Moitzfeld | Bensberg
FDP
Festkomitee Bensberger Karneval
Feuerwehr Bergisch Gladbach
FHDW
FiB - Familienbildung und Sportverein
Film-Video-Club Bergisch Gladbach e.V.
FINTE
FINTE Bündnis für Fraueninteressen
FINTE Bündnist für Fraueninteressen
Förderverein der GGS Katterbach
Förderverein der GGS Paffrath
Förderverein der Kath. Kirchengemeinde Herz Jesu
Förderverein der Kita St. Maria Königin
Förderverein der Kitas Bensberg, Kaule und Friedhofsweg
Förderverein der Kitas Kaule und Friedhofsweg e.V.
Förderverein der Stadtbücherei Bergisch Gladbach
Förderverein des Evangelischen Krankenhauses
Förderverein des EVK
Förderverein des Lions Club Bergische Löwinnen
Förderverein Herz Jesu e.V.
Förderverein Kita Bollerwagen
Förderverein Kita Ferrenberg
Förderverein Kita Krebsweg
Förderverein Kita Sankt Laurentius e.V.
Förderverein Leben ohne Drogen e.V. und Kath. Bildungswerk
Förderverein Papiermuseum Alte Dombach
Förderverein Refrather Karneval
Förderverein Sankt Laurentius e.V.
Forstamt Rhein-Sieg-Erft
Forum für Nachhaltigkeit, gemeinnützige UG
ForumGronau
Fotofreunde GL
Frauen-Netzwerk Bergischer Women’s Hub
Frauen-Union
Frauenberatungsstelle
Frauenbüro der Stadt Bergisch Gladbach
Frauenchor der Andreaskirche
Frauenclub ALMA
Frauengemeinschaft St. Nikolaus
Frauennetzwerk FINTE in Kooperation mit „Die Kette“ e.V
Frauenselbsthilfe
Freie Waldorfschule Bergisch Gladbach
Freies Kammerorchester Köln
Freiwilligenbörse RheinBerg e.V.
Freunde der Gemeinde St. Marien Gronau
Freundeskreis der Gartensiedlung Gronauer Wald
Freundeskreis für Kirchenmusik
Freundeskreis Ganey Tikva
Freundeskreis Gartensiedlung Gronauer Wald
Freundeskreis Kirchenmusik
Freundeskreis Kirchenmusik am Heilsbrunnen
Fridays for Future
Friedrich Naumann Stiftung für die Freiheit
Fröbel Familienzentrum ZAK
FWG Freie Wählergemeinschaft Bergisch Gladbach
Galerie A24 im Technologiepark
Galerie Hugo
Galerie Schröder und Dörr
Galerie Siebenmorgen
Galerie Wiesengrund
Galerie+Schloss e.V.
Ganey-Tikva-Verein
Gästeführer "Wir Bergischen"
Gasthaus Paas
Gasthaus Wermelskirchen
Gemeinschaft der Bahai
Genuss-Ecke
Gesangverein Harmonie Bensberg-Kaule
Gesellschaft Erholung e.V.
Gesundheitscampus Quirlsberg
Gesundheitscampus Quirlsberg gemeinsam mit Round Table 215
Gesundheitscampus Quirlsberg gemeinsam mit weiteren Kooperationspartnern
GEW
GFO Kliniken
GGS Gronau
GGS Herkenrath
GGS Kippekausen
GGS Moitzfeld
GGS Paffrath
GKT Generationen Kultur Treff e.V.
GL-Service gGmbH
Gleichstellungsstelle der Stadt Bergisch Gladbach
Gnadenkirche
Goethe Gesellschaft Bergisch Gladbach
Gospelchöre
Gospelchöre und Kantoreien der Evangelischen Kirchengemeinde
GrenzenLos
Gronauer Wirtshaus
Große Gladbacher KG von 1927
Grosse Bensberger Karnevalsgesellschaft
Grüne
Gruppe Bensberg/ Rösrath/ Overath
Gut Schiff
Gymnasium Herkenrath
Happy Chories, vormals der Projektchor Bensberg
Hauptzollamt Köln
Haus der Musik
Hebborner Buure
Heedkamper Mädcher und Jonge
Heilig-Geist-Kirche, Hand
Heimatklänge Nussbaum
Helmut Hochstätter Haus
HERWI (Flüchtlingsinitiative Refrath)
Herz Jesu Kirche Schildgen
HeurekaNet
Himmel un Ääd
Himmel un Ääd e.V. mit der Steuerungsgruppe Fairtrade Town Bergisch Gladbach
Himmel un Ääd In Kooperation mit dem Städtepartnerschaft Ganey Tikva-Bergisch Gladbach e.V.
Himmel un Ääd und Kath. Bildungswerk RheinBerg
Hits fürs Hospiz e.V.
Hits fürs Hospiz eV
HofFloh
Homberger Kasperbühne
HörBar e.v.
Hospiz - Die Brücke e.V.
Hospiz am Quirlsberg
HSG Refrath/Hand
Humanitäre Hilfe Bergisch Gladbach e.V.
IBH Bensberg
Ich tu was für GL
IG Bensberger Handel + Gewerbe
IG Bergisch Gladbach Stadtmitte e.V.
IG Fjordpferd
IG Heidkampt
IG Refrather Handel
IG Schildgen
IG Stadtmitte
IGMG Ortsverein Bergisch Gladbach – Mevlana Moschee
IGS - Interessengemeinschaft Schildgen
IHK
IHK Köln
ILA
In Kooperation mit der Agentur kulturich – Kulturberatung & Management
InBeCo
Inclusionsbeirat der Stadt
Initiative "Ökumenisch unterwegs", Bensberg
Initiative Klimagerecht Leben
Initiative Leben + Arbeiten in GL
Initiative Pro Velo Bergisch Gladbach
Initiativkreis Sonntagsakademie
Inklusionsbeirat der Stadt
Integrationsrat Bergisch Gladbach
Integrative Kindertagesstätte Giraffenbären e.V.
Integrierte Gesamtschule Paffrath
Integrierte Gesamtschule Paffrath, IGP
Integrierte Handlungskonzept (InHK) Bensberg
Integriertes Handlungskonzept (InHK) Bensberg
Interessengemeinschaft Paffrath, IGP
Interessengemeinschaft Schildgen
Internationale Akademie für Musik Köln
Internationale Akademie für Musik Köln IAFM
Internationalen Akademie für Musik Köln
Internationales Musikforum Refrath
JAEB
Jecke Teddys
Johann Peter Müller
Johannes-Gutenberg-Realschule
Jugendamts-Elternbeirat
Jugendchor Vocal Total
Jugendrat
Jugendzentrum "echt Heilsbrunnen"
KAB Katholische Arbeitnehmerbewegung St. Marien Gronau
Kammerorchester Köln
Kampagne „vielfalt. viel wert.“ und der Integrationsagentur des Caritasverbandes RheinBerg
Kampagne „vielfalt. viel wert.“ und Integrationsagentur des Caritasverbandes RheinBerg
Kantorei Sander Heide
Kantorenkonvent des RBK und Kath. Bildungswerk Rhein-Berg
Karategemeinschaft Bergisch Gladbach
Karnevalsfreunde Bechen von 1952 e.V.
Karnevalsfreunde Ehrenfeld gegr. 2004
Kath. Bildungswerk und Autorenvereinigung Wort & Kunst
Kath. Bildungswerk und Städtepartnerschaftsverein Ganey Tikva
Kath. Familienzentrum Schildgen
Kath. Jugendagentur
Kath. öffentliche Bücherei (KÖB) St. Severin
Katholische Ehe-, Familien- und Lebensberatung
Katholische Familienbildungsstätte
Katholische Familienbildungsstätte und das Hermann-Löns Forum
Katholische Frauengemeinschaft St. Clemens
Katholische Jugendagentur
Katholische Jugendagentur Leverkusen, Rhein-Berg, Oberberg gGmbH
Katholische Kirche St. Konrad
Katholische Kirche, Kreisdekanat
Katholische Kirchen
Katholische Kirchen GL West
Katholische Kirchengemeinde
Katholische Kirchengemeinde St. Joseph und St Antonius Bergisch Gladbach
Katholische Kirchengemeinde St. Laurentius
Katholische und evangelische Kirchengemeinden
Katholischen Ehe-, Familien- und Lebensberatung
Katholisches Bildungsforum
Katholisches Bildungswerk
Katholisches Bildungswerk, Begegnungscafé Himmel un Ääd und Volkshochschule
Katholisches Familienzentrum Schildgen
Katholisches Familienzentrum St. Marien
Kette e.V.
kfd Hand, Paffrath und Schildgen
KG Alt Paffrath
KG Bensberger Garde
KG Blau-Rot Schildgen e.V.
KG Fidele Böschjonge Bärbroich (FBB)
KG Grosse Bensberger rot weiss von 1968 e.V.
KG Harlekins Bensberg e.V.
KG Narrenzunft
KG Närrische Sander
KG Ruude Husaare
KG Schlader Botze e.V.
KGS Eikamp
Kinder- und Jugendzentrum FrESCH
Kindergartenmuseum
Kinderhilfswerk terre des hommes - Arbeitsgruppe Bergisch Gladbach
Kindertheater Zauberflöckchen
KiR Künstler in Rösrath
Kirche Hl. Drei Könige
Kirche und Kita Zum Frieden Gottes
Kirche zum Frieden Gottes
Kirche zum Heilsbrunnen
Kirchenchor an St. Clemens und St. Konrad
Kirchenchor St. Nikolaus
Kita Giraffenbären
Kita Heilige Drei Könige
Kita Quirl
Kita Robin Hood
KiTa St. Elisabeth, Refrath
KiTa St. Josef, Refrath
Kita St. Laurentius
Kita Wilde 13
Kita Wilde Wiese
KiTa Zum Frieden Gottes
Kitas Kaule und Friedhofsweg
KjG Schildgen
KKV Verband der Katholiken in Wirtschaft und Verwaltung
Klaus Rüsing
Klausmann
Kleine Werkstatt
Klimafreunde Rhein-Berg
Klimafreunde Rhein-Berg e.V. und Verbraucherzentrale NRW e. V.
Klks-Atelier für Kunst, Kultur und Soziales
Knipphals Gestaltung GbR
KöB Herz Jesu Kirche
KÖB Herz Jesu Schildgen
KÖB St. Severin
Kolping International, Katholischer Sozialverband
Kommunales Integrationszentrum
KonzertChor Bergisch Gladbach
Kooperation des Klimafreunde Rhein-Berg e.V. mit dem Bürgerverein Romaney
Kooperation von Himmel un Ääd mit dem Katholischen Bildungswerk Rhein-Berg
Krchenchor St. Joseph
Krea Jugendclub
Kreativitätsschule Bergisch Gladbach e.V. und Katholische Jugendagentur LRO gGmbH in Kooperation mit der Stadt Bergisch Gladbach
Kreativitätsschule Bergisch Gladbach e.V. und Katholische Jugendagentur LRO GmbH in Kooperation mit der Stadt Bergisch Gladbach
Kreativitätsschule und Krea-Jugendclub
Kreisdekanat Rheinisch Bergischer Kreis
Kreisdekanat und Kreiskatholikenrat
Kreishandwerkerschaft
Kreisjägerschaft Rheinisch Bergischer Kreis e.V.
Kreiskatholikenrat
Kreiskulturamt
Kreispolizeibehörde Rheinisch-Bergischer Kreis
Kreissportbund
Kulturamt des Rheinisch -Bergischen Kreises
Kulturbüro der Stadt
Kulturbüro des Rheinisch -Bergischen Kreises
Kulturbüro und StadtGrün
Kulturhaus Zanders
Kulturkirche Herrenstrunden
Kulturkirche Herrenstrunden und dem Gymnasium Herkenrath
Kulturkirche Herrenstrunden und Gymnasium Herkenrath
Kulturpunkte
Kulturpunkte - Petra Bohlig
Künstlergemeinschaft der Grube Weiß
Kunstmuseum Villa Zanders
Kunstwerkstatt für Kinder und Jugendliche
Laientheater Am Strungerbaach
LandBlattGold
LC Bergische Löwinnen
Lebenshilfe e.V.
Lebenshilfe-Werkstatt in Refrath und die WHB Refrath
Lesekreis "Lesezeichen"
Lichtblick
Liebevoll ICH
Liedwelt Rheinland
Linden-Apotheke
Linke internationale Liste
Lions Bergisch Gladbach / Bensberg
Lions Club Bensberg
Literaturhaus Köln
Literaturhaus Köln und „Kölner Stadt-Anzeiger“
Literaturkonzert Köln und Wir für Bergisch Gladbach e.V.
Literaturkreis "Lesezeichen"
Lu's Box
LuGeV - Landschaft und Geschichte eV
LU’S BOX. Wipperfürther Str. 45, 51429 Bergisch Gladbach
LVR Industriemuseum
LVR-Amt für Bodendenkmalpflege. Geschichtsverein Rösrath, Bergisches Museum
LVR-Industriemuseum Papiermühle Alte Dombach & THEAS Theater
Malkreis Atelier Karin Kuthe
Malteser Hilfsdienst e.V.
Männer-Quartett Herkenrath (MQH)
Männerchor Sängertreu
Männergesangverein Sängertreu Sand und Männer-Quartett Herkenrath
Marion Siewert-Ley
Markus Bollen, Fotograf
Marlis Sauer und Adriane Friedrich
Mäuse für Ältere e.V.
Max-Bruch-Musikschule
Mehrgenerationenhaus Bergisch Gladbach
MENTOR – Die Leselernhelfer Bergisch Gladbach e.V.
Mentorenprojekt
MGV Rommerscheid
Michael Möller
mitein-anders
Mobile Nachbarn Schildgen
Montessori Kindertagesstätte St. Severin
Montessori Kita Glückspilz
Moscheegemeinden (Deutsch-Albanisch-Islamisches-Kulturzentrum Bergisch Gladbach e.V., Albanisch Islamisches Kulturzentrum e.V. und Islamische Gemeinde e.V.)
Mundart Café
MuseumMobil - Haus der Geschichte NRW
Musik- und Kulturfestival e.V.
Musikkneipe "Im Schlöm"
Musiktheater Rhein Berg
Nature Journal Club
NaturFreunde Köln e.V.
Natürlich Leben Köln
Nelson Mandela Gesamtschule
Netzwerk Ess-Störung im Rheinisch-Bergischen Kreis in Kooperation mit der Gleichstellungsstelle der Stadt Bergisch Gladbach und dem Hermann-Löns-Forum
Netzwerk Wohnen Bergisches Land
Neue Heimat
Nicolaus Cusanus Gymnasium (NCG)
Nicolaus-Cusanus-Gymnasium
Nussbaumer Karnevalsfreunde
Obst- und Gartenbauverein Refrath
Ökumenekreis hoch 4
Ökumenische Kichengemeinden Innenstadt
Oldtimerfreunde Bergisch Gladbach
Omas regen Rechts
Orchester und Big Band des RBB Bensberg e.V.
Ordnungsamt
Organist von St. Nikolaus, Ludwig Goßner
Ortsring Sand
Otto-Hahn-Gymnasium OHG
Otto-Hahn-Realschule
Overather Kunst- und Kulturverein „Gruppe Neun e.V.“
Papiemuseum Alte Dombach
Papiermühle Alte Dombach
Papiermuseum Alte Dombach
Partnerschaftsverein Luton und Runnymede
Partnerschaftsverein und amnesty international Bergisch Gladbach
Partout-Kunstkabinett
PASCAL
Patricia Gräfin Beissel GmbH
Pfadfinderstamm Folke Bernadotte
Pfarrbezirk Stadtmitte/ Heidkamp der Ev. Kirchengemeinde
Pfarrbezirk Stadtmitte/ Heidkamp der Ev. Kirchengemeinde Bergisch Gladbach.
Pfarrei St. Josef und St. Antonius
Pfarrei St. Joseph und St. Antonius
Pfarreiengemeinschaft Bergisch Gladbach West
Pfarreiengemeinschaft Bergisch Gladbach-West, evangelische Kirchengemeinde Schildgen, Katholisches Bildungswerk, Melanchthon-Akademie Köln
Pfarreiengemeinschaft St. Nikolaus und St. Joseph
Pfarrgemeinde St. Johann Baptist
Pfarrgemeinschaft St. Joseph und St. Nikolaus
Philomena Franz Forum e.V.
Piccolo Puppentheater
Politikforum Paffrath
Postillion
PR-Büro Schoregge
Private Initiative
PROgymnasium
Projektgruppe Zanders-Areal
Projektteam Lyrikpfad
Pütz-Roth
Pütz-Roth Bestattungen und Trauerbegleitung oHG
Q1
Q1 und UFO
Quirl
Quirl e.V.
Quirl in Kooperation mit dem Bright Lights e.V.
QuirlSingers
quirlsingers und die ev. Kantorei Bergisch Gladbach
Quirlsingers und ev. Kantorei Bergisch Gladbach
R.A.K.E.T.E Refrath (BHV)
Rathausmusikanten
RBAG Musik e.V.
RBB Rheinische Bläserphilharmonie Bensberg
RBW Rheinisch-Bergische-Wirtschaftsförderungsgesellschaft
Realschule Herkenrath
Realschule im Kleefeld
RealStars Bergisch Gladbach
Refrather Dreigestirn
Refrather Gospelchor „Joy n‘ Soul“
Refrather Mühle
Refrather Pflegemesse
Refrather St. Georgspfadfinder
Refrather Treff GmbH
Refrather Winterdorf
Regionale Kulturpolitik Bergisches Land
Regionales Kultur Programm Kulturregion Bergisches Land
Reitverein Hebborner Hof
Reitverein Malteser Komturei Herrenstrunden
Renate Beisenherz-Galas
Renate Beisenherz-Galas, Forum für Literatur
RheinBerg Galerie
Rheinisch Bergische Bläserphilharmonie Bensberg e.V.
Rheinisch Bergischer Naturschutzverein RBN
Rheinisch-Bergischer Kreis
Rheinisch-Bergischer Kreis (RBK)
Rheinisch-Bergischer Kreis und Stadt Bergisch Gladbach
Rheinische Bläserphilharmonie Bensberg
Rheinische Hundeschule
Rheinischer Märchenkreis
Rheinischer Verein für Denkmalpflege
RIM Rheinisches Industrie-Museum
RKP-Beratungsbüro für das Bergische Land
Roland Vossebrecker
Rotary Club Bergisch Gladbach
Roundtable 215 Bergisch Gladbach
RTB Rheinischer Turnerbund
Runder Tisch für Inklusion in der Kinder- und Jugendarbeit im Rheinisch- Bergischen Kreis
Runder Tisch Heidkamp
Salontheater Köln
Schildgener Film Treff
Schulmuseum Bergisch Gladbach
Schulportal MyStudyChoice
Schützen Odenthal e.V.
Schützenbruderschaft Refrath
Schutzgemeinschaft Deutscher Wald SDW
Schwangerschaftsberatung esperanza – Caritasverband für die Stadt Köln e.V.
Scylla Akademie gUG
Scylla Verlag
Selbsthilfe-Kontaktstelle Bergisches Land
Selbsthilfe-Kontaktstelle RBK
Selbsthilfegruppe "Mein Darm und ich"
Selbsthilfegruppe für Schwerhörige
Selbsthilfegruppe HörBar e.V.
sem4u GmbH
Senioren-Park carpe diem Bensberg GmbH,
Seniorenbeirat
Seniorenbüro
Seniorenbüro in Kooperation mit der Verkehrswacht Rhein.-Berg Kreis e.V.
Seniorenunion der CDU
Service Residenz, Schloss Bensberg
SHG Liebevoll ICH
Sinfonieorchester Bergisch Gladbach
Sinngewimmel
SMARCB1 – Krebsforschung für junge Menschen
Sol Music
Sonett e.V.
Sonett e.V., Ramin Farzanehfar
Soziales Netzwerk Bensberg/Moitzfeld
SPD Bergisch Gladbach
SPD Rhein-Berg
SPD Schildgen-Paffrath-Hand
SPD-Kreistagsfraktion Rhein-Berg und der SPD-Kreisverband Rhein-Berg
Spielebaustelle
Spinxx - Kritikergipfel
Sportverein Rafrath von 1926 eV
Springmaus
St. Clemens n Kooperation mit der Hochschule für Musik und Tanz Köln
St. Clemens Paffrath
St. Engelbert, Rommerscheid
St. Hubertus Schützenbruderschaft 1926 e.V.
St. Hubertus Sebastianus Schützenbruderschaft Bärbroich Herkenrath e.V.
St. Joseph, Moitzfeld
St. Maria Königin, Frankenforst
St. Marien
St. Nikolaus
St. Sebastianus Schützenbruderschaft
Stadt Bergisch Gladbach
Stadt Bergisch Gladbach und BELKAW
Stadtarchiv Bergisch Gladbach und Hans Peter Müller
Stadtarchiv und das Archiv der Stiftung Zanders
Stadtbücherei
Stadtbücherei in Kooperation mit der Volkshochschule
Stadtbücherei mit Buchhandlung Funk
Stadtelternbeirat
Städtepartnerschaft Bergisch Gladbach – Luton – Bourgoin-Jallieu - Velsen
Städtepartnerschaft Ganey Tikva - Bergisch Gladbach e.V.
Städtepartnerschaft Ganey Tikva – Bergisch Gladbach e.V. und Himmel un Ääd e.V.
Städtepartnerschaftsverein Beit Jala
Städtepartnerschaftsverein Runnymede, Luton und Bergisch Gladbach
Stadtsportverband Bergisch Glabach
Stadtteilbücherei Bensberg
Stadtteilbücherei Paffrath
Stadtverband Eine Welt
Stadtverband Eine Welt Bergisch Gladbach e.V. und Eine-Welt-Stiftung Rhein-Berg e.V.
Stadtverband Kultur
Stadtverband musikausübender Vereine Bergisch Gladbach e.V.
Stadtverkehrsgesellschaft
Stadtverwaltung
Stadtverwaltung - Jugendamt
Stadtverwaltung und Stadtführerinnen und Stadtführer
Stark ins Neue
StartRaum
Staubwolke Refrath
Steuerungsgruppe Fair Trade Town
Stiftung Ev. Zeltkirche Kippekausen
Stiftung für die kirchliche und diakonische Arbeit in Refrath
Street Food
Strundetal e.V.
Strundeverein e.V.
SV Bergisch Gladbach 09
SV Blau-Weiß Hand
Team des Projekts Zanders-Areal
Team Mobilität
Technologiepark Bergisch Gladbach TBG
Tennisfreunde Grün Weiß Bergisch Gladbach
terre des hommes Arbeitsgruppe Bergisch Gladbach in Kooperation mit dem Bergischen Museum für Bergbau, Handwerk und Gewerbe
Terre des Hommes Arbeitsgruppe Bergisch Gladbach in Kooperation mit der Volkshochschule und Partnern
Terre des Hommes Arbeitsgruppe GL in Kooperation mit THEAS Theater, Aktion Neue Nachbarn und Kath. Bildungswerk RBK
THEAS THEATER mit der INITIATIVE KLIMAGERECHT LEBEN
Theas-Theater
Theater Am Strungerbaach e.V.
Theater im Puppenpavillon
TheaterWeltenErschaffen
Thomas-Morus-Akademie
Tierarztpraxis Dr. Bettina Reuter
Tinitus Selbsthilfegruppe
Tinnitus Selbsthilfegruppe
Tour41 e.V. – Aktionsbündnis gegen sexuelle Gewalt
Trappertown Kaltenroich
Treffpunkt Annahaus
Trostteddy
TS 79
TuS Schildgen 1932 e.V.
TV Herkenrath
TV Refrath - Running Team
TV Refrath 1893 eV
tvinart
UFO Jugendkulturhaus
UG Unity Events
UNICEF Arbeitsgruppe Bergisch Gladbach
Urban Great e.V.
VDI - Verein Deutscher Ingenieure
Veedelsevent
Veedelsevent
Veedelsfestteam
VEI Verein ehemaliger Interatom-Mitarbeiter
Verbraucherzentrale NRW
Verdi Ortsverein Rhein-Berg
Verein Freunde und Förderer der VHS
Verein zur Förderung der Jugendarbeit in Herkenrath
Verein zur Förderung der Städtepartnerschaft Ganey Tikva - Bergisch Gladbach e.V.
Verein zur Förderung der Städtepartnerschaft Pszczyna
Verein zur Förderung künstlerischer Bildmedien Bayer e.V. Leverkusen
Vereine der englischen und französischen Partnerstädte
Vereinigung zur Erhaltung und Pflege heimatlichen Brauchtums e.V.
Vereins Solidaritätspartnerschaft Bergisch Gladbach - Nir Oz e.V
Verkehrspuppenbühne
Veronika Moos
Verschieden Organisationen
Verschiedene Chöre in Bergisch Gladbach
Verschiedene Organisationen
Vesperteam der Evangelischen Kirchengemeinde Bensberg
VHS
Vinzenz-Pallotti-Hospital
Volt Bergisch Gladbach
Waldorf-Kinderhaus Bergisch Gladbach
Wanderfreunde Bergisches Land
Wandergruppe der Seniorenbegegnungsstätte PRO Treff
Weinhandel Klaus Rüsing
WerteUnion Bergisches Land
Westdeutscher Basketballverband
Wichtelwerkstatt
Willkommen in Schildgen
WingTsun Kampfkunstschule Refrath
Wir für Bergisch Gladbach eV.
Wir Lichtgestalten
Wirtshaus am Bock
Wohnpark Lerbacher Wald
Won Buddhistisches Meditationszentrum
Wonbuddhistisches Meditationszentrum
Wort & Kunst e.V.
WürdevollIch e.V.
Zur Quelle der Strunde
Zweitzeugen e.V.
Zytologieschule Bensberg
„Bergisch Gladbach für Demokratie und Vielfalt e.V."
„Pflege-Infos to go“





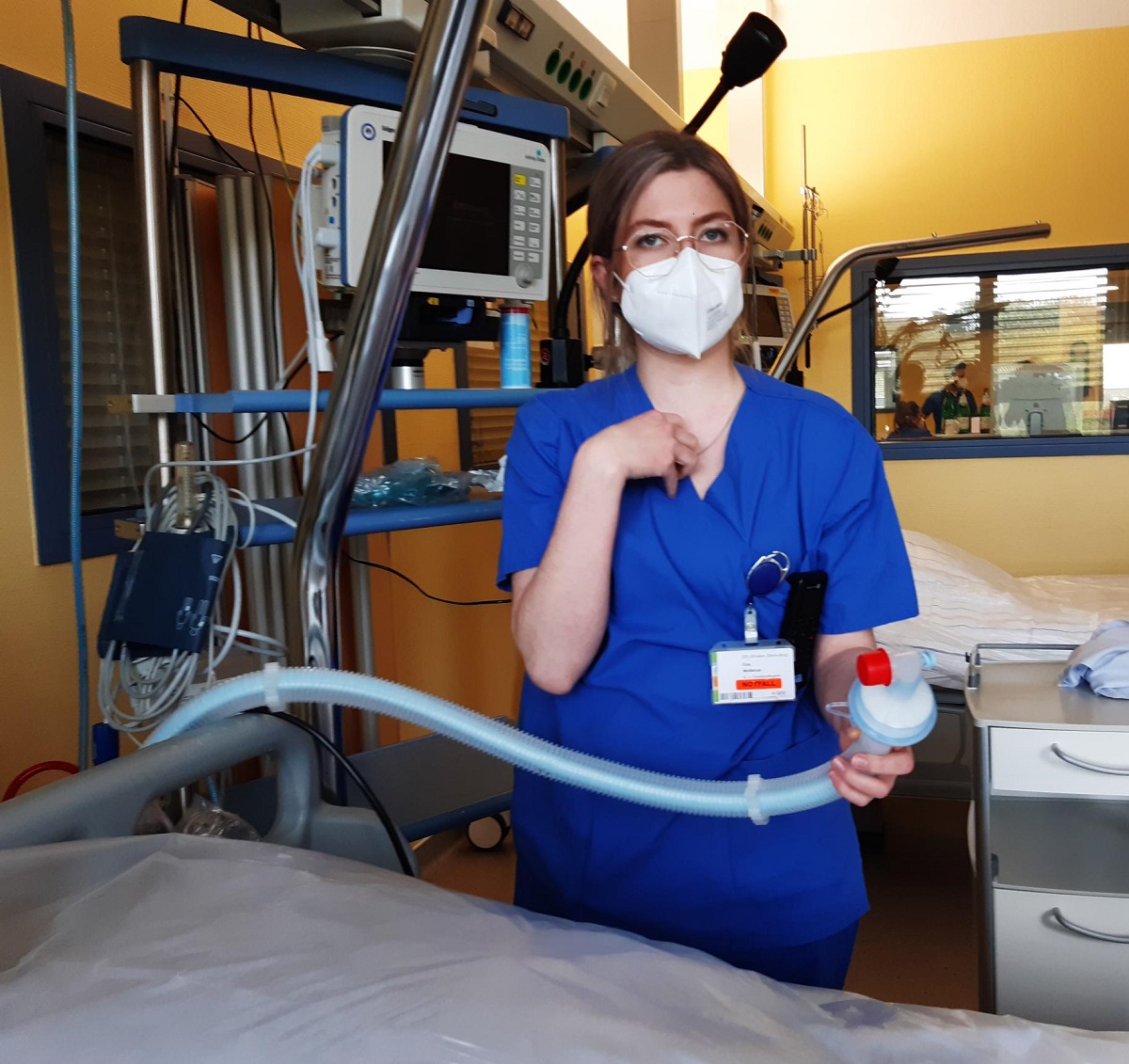

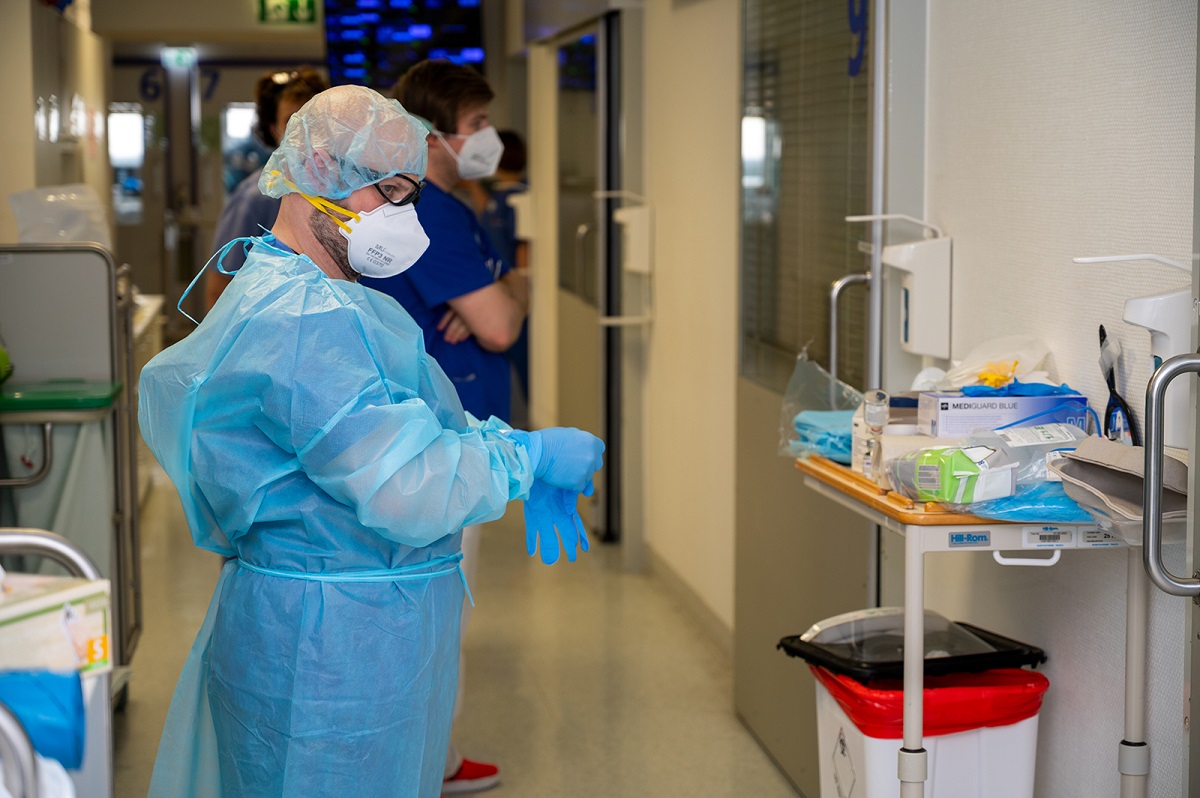


Schade, dass die Covid-Patienten auf der Intensivstation immer junger werden. Mein Neffe studiert Medizin im 2. Fachsemester. Er möchte schon vor Ende seines Studiums auf der Intensivstation helfen, die Covid-Fälle zu reduzieren.
Herr Ritsma: Die Grundgedanken Ihrer Ausführungen sind richtig. Aber einen Mitmenschen aufgrund eines Versprechers abwertend zu beurteilen, ist ungezogen. Ihnen werden im Laufe Ihres Lebens wohl auch mal falsche Dinge über die Lippen gekommen sein – man kann mal darüber schmunzeln oder auch lachen, aber das war es dann auch.
Viel mehr Sorge macht mir der Hinweis in dem Artikel, dass es zu wenig Pflegekräfte gibt und die Aussagen mancher Vollpfosten, dass es Corona gar nicht gibt. Sie verwechseln immer noch die Symptome eines grippalen Infekts oder einer Grippe mit dieser lebensbedrohlichen Krankheit. Wie man soviel Ignoranz aufbringen kann, ist mir unbegreiflich.
Die Arbeit des Pflegepersonals und der Ärzte kann gar nicht hoch genug gewürdigt werden. Diese Leute machen den Job ganz sicher nicht wegen der tollen Bezahlung, sondern weil sie Menschen helfen wollen, und das trotz der schlechten Bezahlung und trotz der unangenehmen Arbeitsbedingungen.
Da aber, u.a. auch von der Politik begünstigt, ein Ich-Denken und der Egoismus weltweit zunimmt, werden diese Menschen, die Anderen nicht aus finanziellen Gründen helfen, immer seltener.
Solange Patienten und Pflegepersonal von der Politik und von Krankenhausbetreibern nicht als Menschen, sondern nur als Zahlen betrachtet werden, wird das System weder Patienten-freundlicher noch gibt es bessere Arbeitsbedingungen.
Und wenn man dann noch einen kognitiv unterentwickelten Gesundheitsminister hat, der öffentlich sagt, “wir haben jetzt jeden Vierten geimpft, bald wird es jeder Fünfte sein”, dann sehe ich aber sehr schwarz für das dt. Gesundheitssystem.
Ein Krankenhaus hat nicht wie eine Firma gewinnorientiert zu funktionieren, sondern soll MENSCHEN helfen, egal wie. Notfalls muss der Staat eben mit finanziellen Mitteln einspringen. Andere Länder können das bereits bzw. noch immer.